一、老年肺结核发病机制及危险因素
【推荐意见1】对于具有危险因素的老年潜伏结核感染,建议进行相关检查以排查活动性肺结核(投票专家52人:赞成51票,反对1票,弃权0票)。
肺结核发病机制主要为体内休眠的结核分枝杆菌(Mycobacterium tuberculosis,MTB)内源性复燃以及外源性再感染。随着年龄增长,老年人机体免疫功能减退,体内休眠的MTB易于复燃[14, 15, 16]。老年人胸腺产生的幼稚T淋巴细胞数量减少,达到免疫记忆的反应性T淋巴细胞的功能受损,导致调节性T细胞介导的宿主保护性免疫减低[16]。老年宿主的巨噬细胞、自然杀伤细胞和树突状细胞先天免疫也受到影响。老年人体内白细胞介素(interleukin,IL)-2和γ-干扰素(interferon-γ,IFN-γ)的减低削弱了宿主抵御MTB的作用[16]。同时老年宿主促炎细胞因子,尤其是IL-1β、IL-6和肿瘤坏死因子(tumor necrosis factor,TNF)-α显著增加导致慢性炎症。例如在糖尿病宿主体内,由于高血糖导致氧化应激和慢性炎症的增加使中性粒细胞和巨噬细胞吞噬能力降低,促使MTB在细胞内存活[17]。宿主保护性免疫的缺失和慢性炎症共同导致结核潜伏感染(latent tuberculosis infection,LTBI)的MTB激活或MTB引起的外源性再感染[18, 19]。因此老年人较非老年人易罹患活动性肺结核(active pulmonary tuberculosis,APTB)[19]。
老年肺结核患者合并基础疾病较多,有些基础疾病本身或基础疾病的治疗会增加APTB的风险[16,19, 20, 21]。关注具有危险因素的老年患者,让他们及时进行APTB的排查,是早期主动发现APTB的重要措施。慢性阻塞性肺疾病(简称慢阻肺)是老年肺结核患者常见的基础疾病之一,慢阻肺和肺结核的患病率均随着年龄增长而升高,老年慢阻肺患者因气道防御功能下降以及经常使用糖皮质激素治疗,导致MTB复燃或再感染。研究证实长期使用吸入性糖皮质激素(inhaled corticosteroid,ICS)会导致患APTB的风险增加。有研究显示,长期使用口服糖皮质激素、ICS的患者结核病进展风险分别增加3.03倍、2.04倍,且风险随着糖皮质激素日剂量的增加而升高,既往曾有结核病史的患者使用激素后患APTB的风险比没有结核病史的患者高8.5倍[22]。无论是口服糖皮质激素还是使用ICS都会增加APTB风险,使用ICS患者中慢阻肺患者发生APTB的风险高于支气管哮喘患者[23],一般使用ICS的LTBI者在3年内发生APTB[24, 25, 26]。队列研究结果显示,既往有肺结核病史接受高剂量ICS患者患APTB风险最高,对于肺内存在结核瘢痕病灶的慢阻肺患者长期使用ICS患APTB的风险比(HR)高达26.9(95%CI 3.36~215.75,P=0.002)[24]。
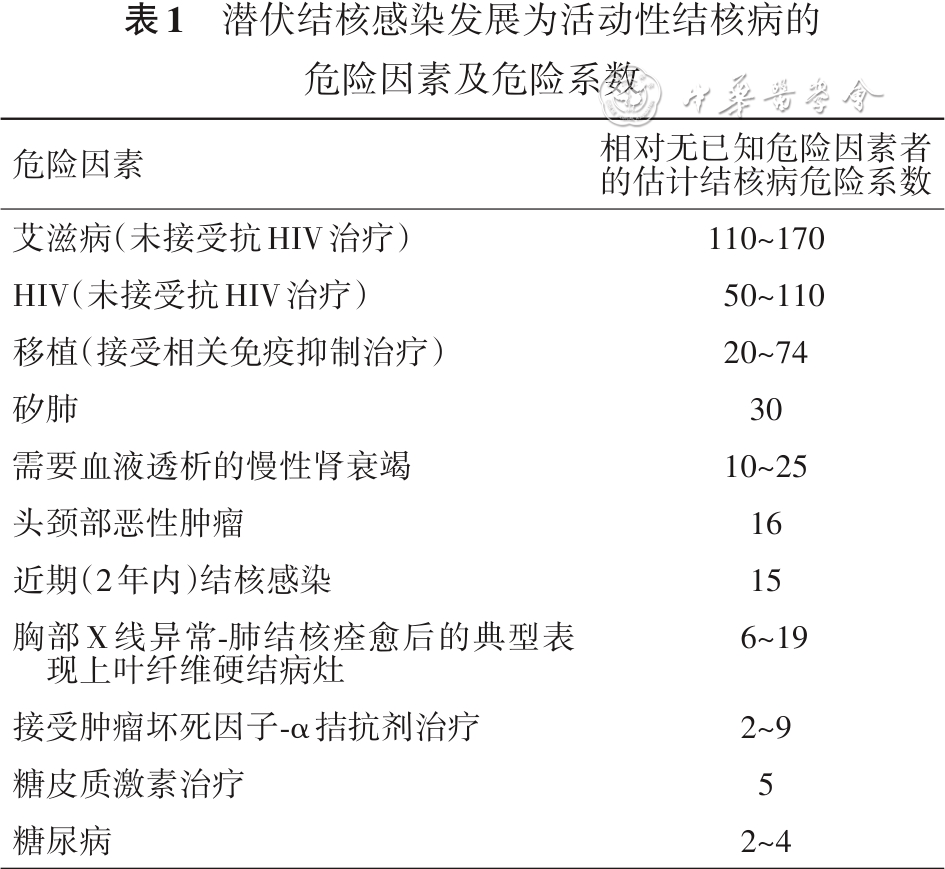
结合老年人的免疫功能状态及老年肺结核患者的基础疾病特征,综合Schlossberg[25]列举的活动性结核病的危险因素,建议具有表1中危险因素的老年LTBI患者进行相关化验检查排查活动性结核病。
二、老年肺结核的临床特点
【推荐意见2】对于临床上具有结核病相关临床表现、原有呼吸系统基础疾病加重控制不佳的老年患者及慢性消耗性病变者,建议进行活动性肺结核的排查(投票专家52人:赞成51票,反对0票,弃权1票)。
肺结核的典型临床表现为午后低热、乏力、盗汗等全身表现,超过2周的咳嗽、咯痰、咯血及呼吸困难等呼吸系统表现,还有结节性红斑、虹膜睫状体炎及结核变态反应性关节炎等肺外变态反应性表现。老年肺结核患者常合并慢性支气管炎、肺气肿、肺心病等基础呼吸系统疾病,肺结核的典型呼吸系统表现常与这些呼吸系统疾病的表现重叠,部分患者可表现为基础疾病症状的加重或控制不佳[26, 27]。老年肺结核患者机体免疫功能减退,针对MTB免疫的变态反应减弱,因此发热少见,而多表现为起病隐匿,常见疲劳、消瘦、贫血、低蛋白血症、电解质紊乱及认知障碍等,且肺外变态反应性表现少见。
三、病原学检查
(一)细菌学检查
【推荐意见3】建议对疑似老年肺结核患者进行痰涂片抗酸染色镜检,并同时进行液体或固体分枝杆菌培养及药物敏感试验,分枝杆菌培养阳性者对分离菌株进行菌种鉴定。对于无法咳痰或痰涂片抗酸染色镜检阴性的疑似老年肺结核患者,建议首先采用诱导排痰法获得痰液标本并进行上述检测(投票专家52人;赞成51票,反对0票,弃权1票)。
痰涂片抗酸染色是诊断肺结核的一项简单、重要的方法 [28]。涂片阳性不能确定是否为结核分枝杆菌复合群(Mycobacterium tuberculosis complex bacteria,MTBC),需要进一步行液体、固体培养及菌种鉴定,以确定是MTBC还是非结核分枝杆菌或麻风杆菌等。因老年患者呼吸道生理学特点、基础疾病(如脑血管疾病)及普遍无力型体质,部分患者不会咳痰或不易获得高质量的痰标本导致痰涂片阳性率降低[29]。对于咳痰困难或是初始痰涂片阴性仍疑诊肺结核的患者,诱导痰可提高病原学诊断阳性率[30],诱导痰MTB培养阳性率与经支气管镜获取的标本培养阳性率相似[31],而且操作简单无创、安全性好[32]。对于无痰、咳痰困难或初始涂片抗酸染色镜检阴性的疑似肺结核的老年患者,可采用诱导痰作为呼吸道标本采样方法[33]。
(二)分子生物学检测
【推荐意见4】建议对疑似老年肺结核患者的呼吸道标本进行MTB分子生物学检测。建议对涂片抗酸染色阳性或分子生物学检测阳性的呼吸道标本,行利福平或利福平及异烟肼的快速分子药敏试验(投票专家52人;赞成51票,反对1票,弃权0票)。
MTB分子生物学检测具有快速、敏感性高、特异性强,且可同时检测部分抗结核药物敏感性的优点,检测结果阳性可间接排除抗酸染色阳性的非MTB感染性疾病。目前结核病的分子生物学诊断方法主要有:结核分枝杆菌/利福平耐药实时荧光定量核酸扩增检测技术(gene Xpert MTB/RIF,Xpert)、环介导等温扩增技术(loop-mediated isothermal amplification,LAMP)、线性探针技术(line probe assay,LPA)、熔解曲线技术、基因芯片技术、结核分枝杆菌RNA恒温扩增实时检测技术(simultaneous amplification and testing for detection of Mycobacterium tuberculosis complex,SAT-TB)和宏基因组高通量测序(metagenomic next generation sequencing,mNGS)等[28,34, 35, 36]。我国推荐MTB分子生物学定性及药物敏感试验检测技术分类见表2。

四、影像学检查
【推荐意见5】老年肺结核易发生在上叶尖、后段、下叶背段,还可发生在下叶基底段、中叶及舌叶,形态表现多样(投票专家52人:赞成51票,反对1票,弃权0票)。
肺结核是由MTB感染引起的慢性特异性炎症,其临床及病理学特点决定了胸部CT表现:病灶好发部位及多形态改变。继发性肺结核病灶多好发于上叶尖后段及下叶背段,可多叶段受累,并可波及胸膜,多表现为云絮状、斑点状、结节状、空洞状、条索状、团块状影,可表现为树芽征、梅花瓣征等多形态多密度改变,多伴卫星灶、纤维钙化、胸膜增厚、引流支气管征、支气管播散、支气管扩张等结核病特点。老年继发性肺结核患者影像学表现存在部位及形态的不典型性。部分患者病变位于舌叶、中叶、下叶[37],下野肺结核[38]在老年患者中相对较为常见。老年继发性肺结核的影像学常表现为类似于肺癌的结节或肿块样病变、广泛的支气管肺炎、浸润性病灶为主,且浸润性病灶常不伴溶解坏死,浸润灶较非老年患者常见,而空洞病变则相对非老年患者少见[37,39, 40]。老年糖尿病合并肺结核患者胸部CT显示干酪性肺炎、含气支气管影、虫蚀样空洞、厚壁空洞、支气管播散的发生率均明显高于单纯肺结核患者,且病变范围更广;同时发生于基底段、中叶、舌叶等不典型部位的比例也明显增高[41]。反复迁延进展老年肺结核患者可出现肺损毁,损毁的肺组织体积缩小,其内多发纤维厚壁空洞、继发性支气管扩张,或伴有多发钙化等。纵隔肺门淋巴结结核可表现为纵隔肺门肿块,典型的肺门和纵隔淋巴结结核,增强CT多表现为增大的淋巴结边缘环形强化而中心不强化或分隔样强化为主,伴多发性局限低密度区[42]。肺结核还有一些不典型的影像表现,包括簇状小结节、弥漫性磨玻璃影、反晕征、虫蚀样空洞、类似于机化性肺炎的大片实变影及间质性改变等[43]。
TBTB病变多表现为气道狭窄、闭塞及阻塞性肺不张等。老年TBTB一般病史隐匿或被忽视,所以病史较长,肺门或纵隔内增大淋巴结直接侵及相邻气管、支气管,引起管腔变窄、扭曲、变形,病变严重者同侧肺门和纵隔结构牵拉移位[42],其他肺组织出现代偿性肺气肿和新旧不一的支气管播散病灶等。
TPE病变多位于壁层、脏层及叶间胸膜,多为单侧胸膜炎性病变,多表现为胸膜增厚、粘连、包裹、钙化、结核瘤及增强显示环状强化等。老年TPE多为单侧胸腔积液,也可为双侧胸腔积液,初治病例多表现为渗出性胸膜炎,复治病例多表现为大范围胸膜增厚、粘连、钙化及胸廓塌陷[42]。
五、免疫学检查
【推荐意见6】疑似肺结核的老年患者可行结核菌素皮肤试验、血γ-干扰素释放试验检测辅助诊断,特定条件下老年HIV阳性者可行尿侧流脂阿拉伯甘露聚糖检测诊断肺结核(投票专家52人:赞成51票,反对0票,弃权1票)。
目前临床上用于诊断LTBI和辅助诊断结核病的免疫学方法包括结核菌素皮肤试验(tuberculin skin test,TST)、γ-干扰素释放试验(interferon gamma release assays,IGRA)及血清结核抗体的检测。WHO推荐的用于检测MTB感染的抗原皮肤试验有印度的Cy-Tb、俄罗斯的Diaskintest及中国的EC皮试[基于早期分泌抗原靶蛋白6(ESAT-6)和培养滤液蛋白10(CFP-10)皮肤试验,简称EC-皮试][44],我国推荐结核菌素纯蛋白衍生物(PPD)皮肤试验和EC皮试。IGRA及EC皮试比起PPD皮肤试验,具有特异性高、不受卡介苗接种及大多数非结核分枝杆菌感染的干扰、可在常规诊断依据的基础上起到更好补充或辅助诊断的作用。鉴于血清结核抗体检测假阳性和假阴性率均偏高,WHO曾在2011年强烈建议不能用于肺和肺外结核病诊断,但我国目前仍然把血清结核抗体的检测作为结核病辅助诊断的一种方法,其实际诊断价值有限,仅可作为一项较弱的参考指标[45]。
老年肺结核患者因免疫及变态反应减弱等影响,上述免疫学检查有时显示为阴性结果,但阳性结果仍可对LTBI、活动性结核病的临床诊断起辅助作用。WHO推荐QFT-Plus可用于包括老年人及免疫功能低下的患者结核病的辅助诊断[46];ATS推荐胸腔积液IGRA用于诊断TPE[33];我国结合WHO的推荐[28],推荐对于没有呼吸道症状的老年HIV阳性疑诊肺结核患者可通过尿侧流脂阿拉伯甘露聚糖(lateral flow lipoarabinomannan,LF-LAM)检测结合临床及影像来达到诊断的目的。
六、支气管镜检查
【推荐意见7】建议对于无法通过诱导痰获得呼吸道标本或痰/诱导痰阴性的疑似老年肺结核患者,通过支气管镜吸取气道分泌物、刷检、冲洗或灌洗、活检等一种或多种方式联合获取呼吸道标本行病原学、病理学检查。建议收集支气管镜检查后痰标本用于抗酸染色涂片镜检、分子生物学检测和分枝杆菌培养(投票专家52人:赞成51票,反对0票,弃权1票)。
支气管镜检查是诊断痰MTB阴性肺结核的重要手段之一,也是诊断TBTB的必要措施。国内外的临床研究结果均证实经支气管镜获取呼吸道标本进行病原学、病理学确诊肺结核的阳性率高于痰标本[47, 48, 49],尤其对于下野肺结核及疑诊肺结核的未吸收肺炎可提高诊断效能[48]。临床上对于痰涂片抗酸染色阴性疑诊老年肺结核患者根据病情可采取经支气管镜抽吸分泌物、刷检、经气道冲洗、肺泡灌洗及活检等一种或多种方法联合提高诊断阳性率[33,50, 51, 52]。ATS建议行支气管镜检查后留取痰液标本行MTB病原学检查提高检出率[33]。支气管镜检查可直接观察气管和支气管黏膜及管腔内病变,根据镜下特异性表现对TBTB的诊断进行分型、分期。
支气管镜检查术应用至今已积累了丰富的临床经验,目前无绝对禁忌证,相对禁忌证范围亦日趋缩小。但对于老年患者这个特殊群体,尤其是合并冠状动脉硬化性心脏病、高血压病、严重心肺功能不全、肺动脉高压、急性脑血管事件等的老年患者行支气管镜检查时发生并发症的风险高于一般人群,具体情况可参照相关共识指南执行[47,53, 54, 55, 56, 57, 58, 59],术前应进行充分评估,慎重权衡利弊,保障安全。
七、病理学检查
【推荐意见8】建议对于病原学阴性仍疑诊肺结核,尤其是要与肿瘤相鉴别的老年患者,根据临床综合分析权衡利弊,选择经支气管活检、经皮穿刺肺活检等活检术获得病理诊断(投票专家52人:赞成47票,反对2票,弃权3票)。
活检标本可通过经支气管活检、经皮穿刺肺活检(percutaneous transthoracic needle biopsy,PTNB)、胸腔镜肺活检及手术切除获得相应部位组织。经支气管活检及PTNB操作简便创伤小,在老年患者中开展较为广泛。对于管腔内肿物可经支气管直接钳夹活检;对于肺部弥漫性病变如疑诊血行播散性肺结核,建议可行经支气管肺活检(transbronchial lung biopsy,TBLB)[33,47] 或冷冻活检术;纵隔淋巴结肿大、纵隔肿物、支气管腔外病变,推荐经支气管针吸活检(transbronchial needle aspiration,TBNA)或支气管腔内超声引导下的经支气管针吸活检(endobronchial ultrasound-transbronchial needle aspiration,EBUS-TBNA);外周型肺部病变患者行活检时,建议采用X线透视、电磁导航、虚拟导航、径向支气管内超声、超细支气管镜等手段,以提高诊断阳性率[47]。对于怀疑肺结核的不典型病变如大片实变、反晕征、与肿瘤无法鉴别的团块、结节及局灶性浸润病变等可考虑PTNB[43,60]。必要时还可经胸腔镜或手术切除获得肺、胸膜、淋巴结等组织标本。
老年肺结核的病理特征较非老年患者无特异性,常可见一些陈旧性病变特征。结核病理学改变表现为上皮细胞样肉芽肿性炎,光学显微镜下可见大小不等和数量不同的坏死性和非坏死性的肉芽肿。典型的结核肉芽肿由融合的上皮样细胞结节组成,中心为干酪样坏死,周边可见郎格罕多核巨细胞,外层为淋巴细胞浸润和增生的纤维结缔组织。在病变区找到MTB可确诊结核病。组织病理学通常可采用抗酸染色方法,切片染色后,显微镜下常可以在坏死区中心或坏死区与上皮样肉芽肿交界处,查见红染的两端钝圆并稍弯曲的短棒状杆菌;用金胺罗达明荧光染色,在荧光显微镜下也可查见分枝杆菌。利用聚合酶链反应(PCR)技术能对石蜡包埋组织中MTB DNA进行检测并与其他抗酸杆菌相鉴别。对于仅有凝固性坏死和纤维化病变,在抗酸染色未找到MTB情况下,应用PCR对MTB DNA检测可提高诊断的敏感度和特异度。
八、老年结核性胸膜炎的辅助诊断方法
【推荐意见9】建议疑诊结核性胸膜炎老年患者行胸腔穿刺获得胸腔积液标本行常规、生化、腺苷脱氨酶及病原学、病理学检查(投票专家52人:赞成51票,反对0票,弃权1票)。
【推荐意见10】老年结核性胸膜炎患者胸腔积液腺苷脱氨酶(ADA)水平低于临床诊断界值(45 U/L),建议可同时进行胸腔积液γ-干扰素[或酶联免疫斑点法(ELISPOT)]、IL-27水平检测协助临床诊断。疑诊老年结核性胸膜炎患者可行可弯曲电子胸腔镜检查(投票专家52人:赞成49票,反对0票,弃权3票)。
TPE是由于MTB直接感染胸膜和(或)胸膜超敏反应共同作用导致胸腔积液渗出的结果[61]。TPE是一种“少菌”的结核病,患者胸腔积液中MTB负荷量小、阳性率低[62, 63, 64],因此在临床上胸腔积液MTB检测阴性不足以排除TPE,可结合胸腔积液沉淀物及坏死组织进行病原学及病理组织学检查来提高诊断阳性率。临床研究结果显示,同时留取胸腔积液和胸腔积液沉淀物,分别行抗酸染色法、MTB培养和Xpert MTB/RIF,联合病理组织学检查,对结核性浆膜腔积液的诊断阳性率为60%,高于单纯留取胸腔积液诊断的阳性率(41%)及单纯留取胸腔积液沉淀物诊断的阳性率(48%)(P